Как в Одессе реформируют кардиологию: правда и вымыслы (ФОТО, ВИДЕО)

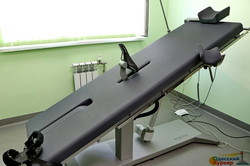
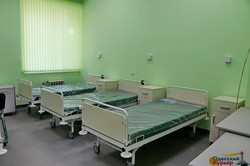
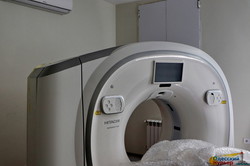
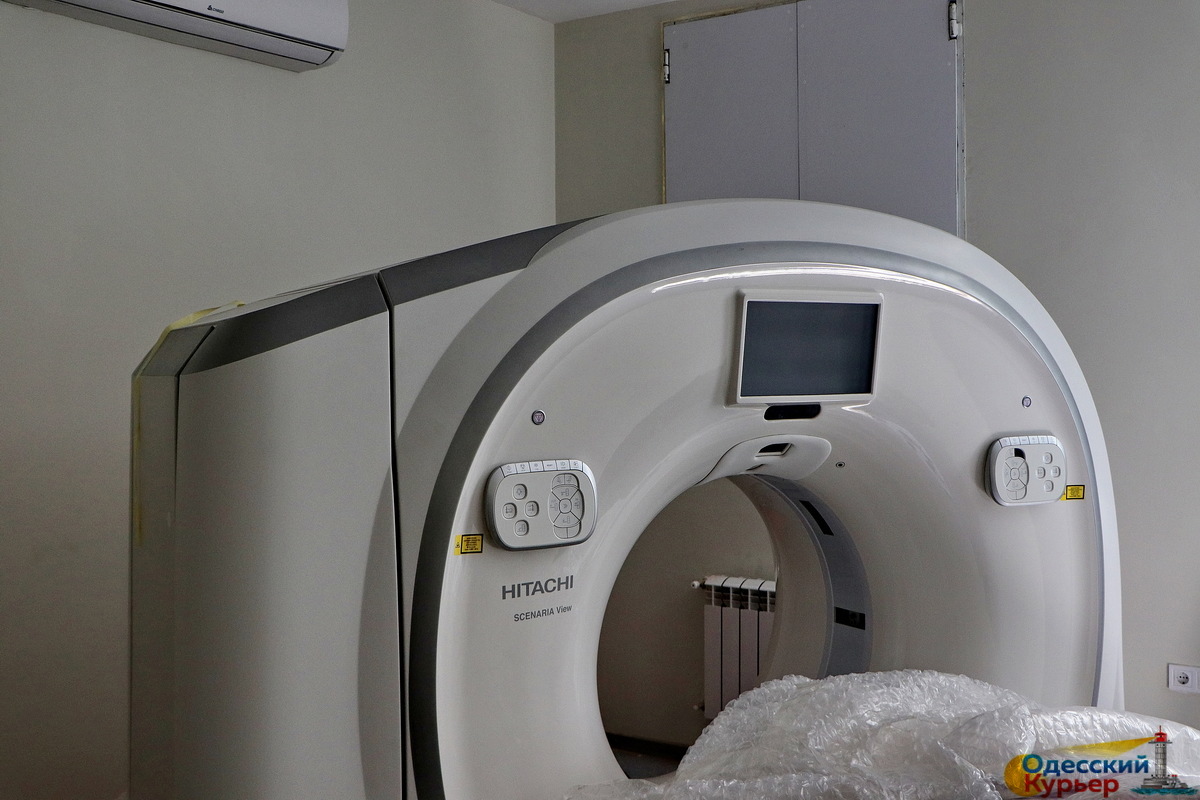
В видеосюжете мы знакомимся с почти готовым новым приемным отделением в одесской больнице №10, прогуливаемся по «маршрутам пациентов», видим современные операционные, компьютерный томограф, кардиологические кабинеты и хорошо оснащенные палаты, а также общаемся с главным одесским кардиологом Денисом Себовым - директором «десятой» больницы. Естественно, взглянем на больницу с высоты птичьего полета.
Раньше было лучше?
До начала медреформы, городская кардиологическая служба в Одессе работала на базе двух больниц — городской больницы №1 (Еврейской) и больницы №3 на Лидерсовском бульваре. И если Еврейская больница исторически является многопрофильной и обеспечивает возможность консультации врачей разных специальностей — а иногда в больницу поступает пациент с целым «букетом» диагнозов — то ГКБ №3 специализировалась только на кардиологии и имела в составе 20 коек терапии для лечения всего остального.
Получается, что фактически вся кардиология была сконцентрирована в центре Одессы. Для города, растянутого вдоль линии моря более чем на 30 километров, это крайне неудобно. И если поселок Котовского перекрывала кардиологическая служба областной больницы на Заболотного — то жители Таирова или Черемушек в случае серьезных проблем с сердцем вынуждены были кататься по городу сквозь пробки. А при остром инфаркте миокарда счет идет на минуты — и чем раньше начать лечить человека, тем больше шанс не только спасти его жизнь, но и предотвратить тяжелую инвалидность. Также там не было мультидисциплинарной команды при оказании помощи при инфаркте миокарда в сочетании с другими заболеваниями.

Медицинская реформа позволила решить этот вопрос системно. Одессу и Одесскую область, как и остальные регионы Украины, несколько лет назад посетила специальная комиссия. В ее состав вошли представители Минздрава, ЮНИСЕФ и других серьезных международных организаций и фондов. Десятки квалифицированных специалистов и экспертов объездили все больницы страны и проверили их соответствие требованиям для больниц интенсивного лечения.
На основании выводов комиссии Кабмин из всех городских стационаров Одессы определил три опорные больницы интенсивного лечения — №1, №10 и №11. Под эти больницы выделено государственное финансирование под ремонт приемных отделений, закупку ангиографов, томографов и другого дорогостоящего оборудования. Так что попытка представить реорганизацию исключительно как инициативу городских властей, мягко говоря, далека от истины.
Ремонт позволил перестроить маршруты пациента в одесских больницах, что называется, «по уму». Возьмем Еврейскую больницу — в новом приемном отделении в шаговой доступности будут размещаться томограф, ангиограф, рентген и палаты реанимации. Так что больше нет нужды возить пациента с острым инфарктом на каталке по всей территории больницы в снег и в дождь — он сразу при поступлении получит всю необходимую ургентную помощь в пределах одного здания, и лишь после стабилизации его состояния будет переведен в отделение кардиологии.

По такому же принципу будет организована работа и в больницах №10 и №11. Так, в «десятке» помещение рентгеноперационной под ангиограф и палаты реанимации кардиологического профиля предусмотрены сразу у входа в кардиологическое отделение на первом этаже — и это действительно реальная экономия времени. На входе в приемное отделение расположен новенький томограф — и тут же рядом по прямой линии путь в неврологическое отделение, так что пациент после КТ сразу попадает в инсультный блок и начинает получать лечение.
Современная кардиология определяет «золотой стандарт» оказания помощи пациенту с инфарктом миокарда по принципу «as soon as possible» — в течение 60 минут с момента обращения. За это время диспетчер должен успеть получить информацию о пациенте и направить к нему бригаду «скорой», которая должна как можно быстрее приехать к больному и доставить его в ближайшую опорную больницу. Так можно не только спасти жизнь, но и не допустить серьезных нарушений в работе сердца — ведь в первые час-два любые нарушения, связанные с тромбозами, можно устранить без долгосрочных последствий для здоровья. Так что своевременное коронарное стентирование может полностью возобновить кровоток, остановить, а порой и предотвратить развитие инфаркта.

Кстати, этим аргументом оперируют и противники реорганизации — дескать, на втором и третьем этажах корпуса на Лидерсовском бульваре имелись свои реанимационные палаты, расположенные посредине здания, что якобы помогало сэкономить время в борьбе за жизнь. Но даже если не брать в расчет время доезда «скорой» с Черемушек или Таирова к парку Шевченко — очевидно, что расположение реанимации на втором и третьем этажах уже требует дополнительного времени на ожидание лифта и транспортировку пациента на нужный этаж. Во всех же обновленных приемных отделениях, или «emergency room» трех опорных больниц Одессы вся ургентная диагностика и реанимация находятся на первом этаже.
Кардиологический солипсизм
«Специалист подобен флюсу: полнота его односторонняя», — остроумно заявлял Козьма Прутков. В полной мере это высказывание касается кардиологии. Вся соль в том, что существуют так называемые «маски заболеваний» — то есть, острый инфаркт миокарда дает клиническую картину, похожую на кровотечение. И наоборот — внутренне кровотечение может происходить «под маской» инфаркта и сопровождаться сильной болью за грудиной. На этапе догоспитальной диагностики врачи «скорой» не всегда могут правильно сориентироваться. И теперь представим себе картину — больного с подозрением на инфаркт привозят в монопрофильную кардиоклинику, и там уже выясняется, что у него кровотечение. Общей хирургической службы в клинике нет — и больного (с кровотечением!) везут в другую больницу, возможно, в другом районе города. И не факт, что довезут.
Также в клинической практике нередко встречаются так называемые мультитромбозы — у пациента, одновременно с инфарктом, развивается инсульт или тромбоэмболия легочной артерии. Здесь поможет только мультидисциплинарная команда врачей разных специальностей, которая четко и за считанные минуты определит комплексную тактику лечения. К сожалению, в однопрофильных больницах такая технология невозможна.
«Сегодня в каждой клинике, которая оказывает ургентную помощь пациенту при любых неотложных состояниях, должны быть представлены современные высокотехнологические методы диагностики и лечения, — говорит главный кардиолог Одессы, профессор Денис Себов. — Мы с огромным уважением и благодарностью относимся к нашим предшественникам и учителям, но не все технологии, которыми они пользовались, сейчас актуальны. Сегодня медицина шагнула далеко вперед, и те методики, которые были новаторскими для 1960-1970-х годов и обеспечили долгие годы процветания кардиологии в Одессе, не позволяют на сегодняшний день снизить общегоспитальную летальность от острого инфаркта миокарда до 5-7%, как в развитых странах. К сожалению, в Одессе остается традиционная для Украины госпитальная летальность от инфаркта — 12-13%. Новая система организации кардиологической помощи на 30-40% снизит госпитальную летальность. А это — спасенные жизни одесситов».
Ложь, наглая ложь и статистика
Кстати, о цифрах. Активно распространяется информация о том, что смертность от ишемической болезни в Одессе якобы выросла на треть. И связано это, разумеется, с закрытием отделений на Лидерсовском. Эти данные мы решили перепроверить у медиков и запросили в профильном департаменте здравоохранения цифры за 2019 и 2020 годы.
Так, заболеваемость всеми сердечно-сосудистыми болезнями в Одессе в 2020 году составила 46 212 случаев против 46 553 человек в 2019 году. Как видим, существенных изменений нет, небольшая разница в сторону снижения.
Смертность от сердечно-сосудистых заболеваний в 2020 году в Одессе составила 4684 случая, в 2019 — 4550 случаев. То есть, имеется небольшое повышение на 2,9%, которое находится в рамках статистически недостоверной погрешности.
Количество одесситов, умерших от острого инфаркта миокарда в городских больницах, в 2020 году снизилось до 89 человек (в 2020 году — 137 больных). Здесь, однако, надо понимать, что это связано с перенаправлением основного потока таких пациентов в областную больницу, которая уже имеет договор с НСЗУ по инфарктному пакету.
И что же со смертностью от ишемической болезнью сердца? По официальным данным, в 2020 году по этой причине умерли 1495 одесситов, для сравнения, в 2019 году — 1623 пациента. То есть, данный показатель снизился на 8%, а не увеличился на треть, как заявляют некоторые общественники. Налицо уже сознательное искажение фактов — возможно, с определенными политическими целями.
Лягут все?
Мы выяснили также, ждет ли Одессу сокращение кардиологических коек — ведь говорят, что после реорганизации 252 кардиологические койки «усохнут» до 120 — по 40 в трех опорных больницах, плюс реанимация.
Медики уточняют: 120 коек — это ургентные, которые теперь по рамочным требованиям должны быть в каждой больнице интенсивного лечения. Мало того, согласно приказам Минздрава, службы, оказывающие ургентную помощь, даже называться будут по-другому – отделения интервенционной кардиологии и реперфузионной терапии.
То есть, их все равно пришлось бы открывать вне зависимости от ситуации в больнице на Лидерсовском. А ведь еще есть и койки для плановой госпитализации пациентов с самыми разными состояниями — от гипертонической болезни и миокардита до так называемых коморбидных состояний, например, обострения сердечно-сосудистой недостаточности на фоне сахарного диабета и других заболеваний.
В этом плане удачным выглядит присоединение третьей больницы к пятой — это обеспечивает возможность консультации эндокринолога, невролога и других врачей, которых не было в монопрофильной кардиологической клинике. На Лидерсовском бульваре с комфортом для пациентов и персонала могут работать 120 плановых коек — что суммарно с ургентными, дает примерно тот же общий порядок коек на всю Одессу.

Дамоклов меч ковида
Следует отметить, что все текущие планы по развитию больницы №5 как многопрофильного планового стационара перечеркнула эпидемия ковида. Сейчас больница полностью перепрофилирована под прием ковидных пациентов, оттуда вывели отделения кардиологии и амбулаторный центр. Это вынужденное и неудобное решение позволило открыть дополнительные крайне важные койки под COVID-18.
Все мы помним проблемы с госпитализацией ковидных пациентов прошлой зимой, когда коек было критически мало. И без пятой больницы проблем было бы гораздо больше — а очередь машин «скорой» под инфекционкой, боюсь, достигла бы невиданных масштабов. С эпидемией приходится считаться — и если сейчас, пока заболеваемость упала, вернуть плановую кардиологию на Лидерсовский — то не останется ли Одесса беззащитной в случае очередной волны ковида, да еще и прихода смертоносного штамма Дельта, который прогнозируют нам на осень или даже раньше, к концу этого лета?
К тому же, для планового лечения и реабилитации кардиологических больных отделение на Лидерсовском нужно дооснастить своим, специфическим оборудованием. Ведь реабилитация после инфаркта — это не просто ходить под дорожкам в зеленой зоне и дышать морским воздухом, как кажется тем, кто далек от медицины. Кардиология — это единственная специальность, где реабилитация проводится врачом-кардиологом, а не реабилитологом. Это подразумевает серьезные обследования и обязательный мониторинг состояния пациента — ведь послеинфарктный период опасен аритмиями, которые часто бывают фатальными, и пациент после операции умирает не от инфаркта, а от его осложнений. Кардиолог проводит специальные нагрузочные пробы и контролирует, как пациент переносит разные виды дозированной нагрузки.

Ангиограф обетованный
Еще одна претензия, регулярно звучащая в адрес городских властей — то, что они не купили ни одного собственного ангиографа, а закупали услуги по коронарографии и стентированию у частной компании. Заявляется, что город не нашел 12 миллионов гривен, чтобы поставить ангиограф на Лидерсовском бульваре, но с 2016 года заплатил 42 миллиона гривен компании Кардика Ассистанс, она же «Клиника Святой Екатерины».
На первый взгляд, действительно, выглядит как махровая коррупция и разбазаривание бюджетных денег. Давайте же разберемся с цифрами в руках, сколько можно было бы сэкономить в реальности.
Закупить ангиографы регионам по программе «Stent for life» в свое время предложил Минздрав. Программа предлагала софинансирование: половину стоимости аппарата оплачивает государство, вторую половину — местный бюджет. По данным специалистов, ангиограф стоит около миллиона долларов, то есть, 50% его цены — это не 12 миллионов гривен, а 14-15 на тот момент (при курсе доллара 1:28).

При этом критики то ли по неведению, то ли сознательно умалчивают о том, что покупкой ангиографа расходы не ограничиваются — значительные деньги требуются на проведение собственно коронарографии и стентирования. По информации, предоставленной главным городским кардиологом Денисом Себовым, на данный момент себестоимость одной плановой коронарографии составляет 5130 гривен, ургентной — 5660 гривен. В эту цифру заложены стоимость расходных материалов, зарплата персонала и 25-процентная рентабельность — при этом даже не учтены амортизация ангиографа, эксплуатационные и коммунальные расходы.
С высокотехнологичным лечением еще серьезнее — средняя себестоимость ургентного коронарного стентирования превышает 30 тысяч гривен, планового, одним или несколькими стентами — 32 тысячи гривен. Так, около 10 тысяч гривен стоит один коронарный стент, а еще требуются расходные материалы и медицинский инструментарий.
Если брать данные «доковидного» 2019 года — в Одессе проведены порядка 230 стентирований и 420 коронаграфий. Даже по самым минимальным оценкам, город должен был потратить около 9 миллионов гривен в год в дополнение к покупке ангиографа. Отнимем от 42 миллионов стоимость ангиографа, а разницу поделим на количество лет работы программы по закупке услуг — и увидим, что на самом деле, предполагаемая экономия не так велика — и это без учета амортизации ангиографа и других расходов.
Следует отметить, что покупка ангиографа была предложена Минздравом тогда, когда уже уже стало известно об успехе пилотных проектов новой реформы и о планах по разделению на больницы интенсивного и планового лечения. Тогда же было задекларировано обеспечение оборудованием из госбюджета. То есть, на местах уже знали, что в течение нескольких лет приемные отделения многопрофильных больниц будут реорганизованы по качественно новому принципу и получат ангиографы, которые будут выполнять совсем другие задачи — комплексные.
Что это значит? Ангиограф — это очень дорогое оборудование, которое, по оценкам специалистов, вырабатывает свой ресурс за семь лет и требует дальнейшей замены. С точки зрения экономической эффективности, за этот срок его надо использовать по максимуму. Ангиограф в многопрофильной больнице может работать практически круглосуточно и обеспечивать работу всех служб — в однопрофильной больнице это невозможно.
Кроме лечения острого коронарного синдрома, ангиограф должен также работать на острые инсульты для проведения жизненно важных тромбоэкстракций. Удаление тромба из артерий головного мозга позволяет возобновить кровоток, спасти жизнь и сохранить здоровье тех пациентов, для которых неэффективен традиционный тромболизис.
Сосудистая служба больницы также нуждается в ангиографе — чтобы стентировать периферические артерии рук и ног, избавлять пациентов от критических ишемических состояний конечностей, что позволяет предотвратить ампутацию.
Перечень заболеваний, при которых нужен ангиограф, весьма обширен — и эмболизация сосудов матки при фибромиоме, и эмболизация щитовидной артерии, и стентирование почечных сосудов, есть ряд эндоскопических технологий лечения заболеваний ЖКТ, которые также проводятся с помощью ангиографа. Так что использование ангиографа именно в многопрофильной больнице выглядит наиболее рациональным. Аппарат стоимостью миллион долларов должен работать для всех служб мультидисциплинарной команды врачей, а не простаивать без дела
В итоге мы видим, что реформа кардиологической службы Одессы не лишена здравого смысла и делает жизненно важную диагностику и лечению более доступной для жителей разных районов города. Благодаря участию в госпрограмме «Большое строительство» и софинансированию из городского бюджета Одессе уже удалось бесплатно получить три компьютерных томографа, на подходе — поставка трех бесплатных ангиографов.
В то же время, любопытно, что в системной критике всех проектов городской жизни Одессы замечены одни и те же люди, ранее участвовавшие в «титушничестве», проплаченных информационных атаках и даже в попытках рейдерского захвата учреждений. Это иногда выглядит как борьба против любой инициативы властей по принципу «Баба Яга против». Также палки в колеса реформе пытаются ставить бывшие представители руководства третьей больницы, которые лишились насиженных «хлебных мест».
Самое же главное, что нужно помнить при принятии решений о работе кардиологии, да и всей медицины в целом — каждый одессит должен иметь наиболее быстрый и удобный доступ к максимально современным методикам диагностики и лечения. И тогда спасенных жизней будет больше.